Dolor crónico y depresión: una relación que va más allá de lo físico
Vivir con dolor crónico es vivir con un compañero que no se ha elegido y que no se marcha. No es solo una sensación física: es una experiencia que atraviesa la vida diaria, la energía, el ánimo y la forma en que una persona se relaciona con el mundo. Afecta al sueño, al apetito, a la concentración, a la vida social y a la identidad.
Por eso no sorprende que esta condición persistente y la depresión aparezcan juntos. Comprender esta relación ayuda a desestigmatizarla y abordarla con mayor claridad.

Cuando el dolor se vuelve permanente
El cuerpo está preparado para enfrentar amenazas puntuales, no para sostenerlas durante meses o años. Cuando el malestar prolongado se mantiene en el tiempo (más de 3 a 6 meses) el sistema de estrés permanece activado. Esto desgasta tanto física como emocionalmente. Aparecen el cansancio, la irritabilidad, los problemas de sueño, la dificultad para concentrarse y la sensación de estar “al límite”.
Además, esta experiencia continuada suele ir acompañado de cambios profundos en la vida cotidiana:
- pérdida de autonomía
- limitación de actividades
- reducción del movimiento
- dificultades laborales y sociales
Muchas personas describen una sensación de “encogimiento vital”: la vida se hace más pequeña, más lenta, más condicionada por estas molestias. En este contexto, no es raro que surjan síntomas depresivos. El dolor limita, frustra y agota. Y la depresión, a su vez, puede intensificar la percepción del dolor. Ambos se retroalimentan, creando un círculo difícil de romper.
Un vínculo más profundo de lo que parece
El dolor crónico no es solo un fenómeno físico. También implica cambios en la forma en que el cerebro procesa las señales, alteraciones en neurotransmisores y un estado de alerta constante que afecta tanto al cuerpo como al estado de ánimo.
Cuando el organismo lleva demasiado tiempo sometido a estrés, el sistema que regula esa respuesta empieza a funcionar de manera desajustada. Esto puede traducirse en:
- Niveles elevados de cortisol.
- Aumento de sustancias inflamatorias.
- Alteraciones en neurotransmisores como serotonina y noradrenalina.
- Disminución de la neurogénesis.
- Un cuerpo en modo “alerta” permanente.
Estos mismos sistemas participan en la regulación del estado de ánimo. Por eso el malestar persistente puede afectar tanto al cuerpo como a la vida emocional.
El papel de la mente en el dolor
La psicología lleva décadas estudiando cómo los pensamientos, las emociones y el entorno influyen en la experiencia de las molestias físicas. No porque el dolor “sea psicológico”, sino porque el cerebro es quien interpreta las señales y les da significado.

Factores como:
- la atención (centrarse en el dolor lo intensifica)
- la ansiedad (puede aumentar la tensión muscular y la sensibilidad)
- las creencias sobre la enfermedad
- el estilo de afrontamiento
- la autoeficacia (sentirse capaz o no de manejar el dolor)
- el apoyo social modifican la forma en que el dolor se vive y se mantiene esta vivencia. No es solo una señal física: se construye en la interacción entre cuerpo, mente y contexto.
Un círculo difícil de romper
El malestar continuado puede llevar a depresión, y la depresión puede aumentar la sensibilidad al dolor. No es una cuestión de actitud ni de fuerza de voluntad. Es una interacción compleja entre cuerpo y mente.
Cuando el ánimo está bajo:
- el umbral de las sensaciones disminuye
- la atención se centra más en las sensaciones corporales
- la energía para afrontarlas se reduce
- aumenta la sensación de incapacidad
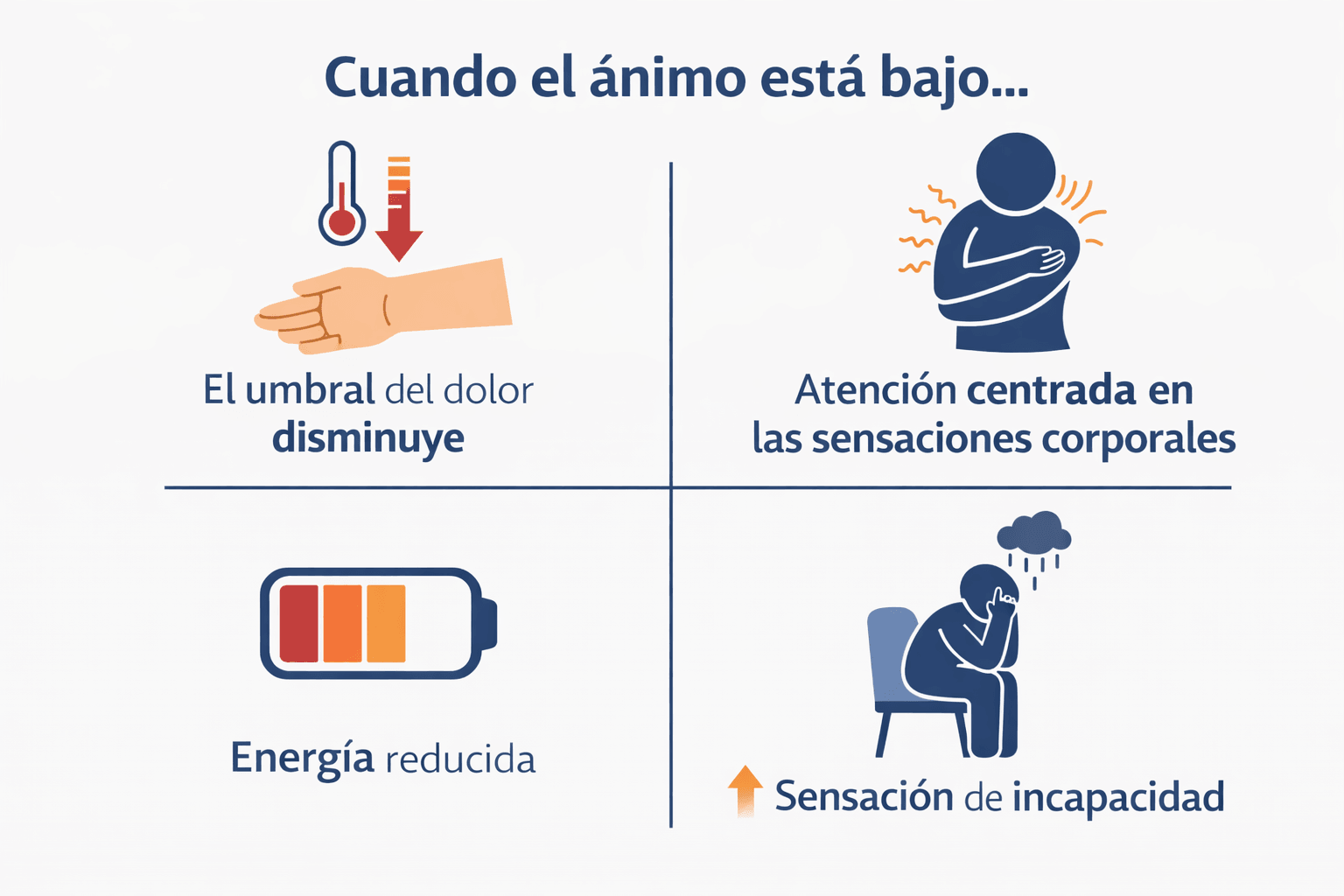
Y cuando aumenta la intensidad de las incomodidades, también lo hacen frustración, impotencia y fatiga emocional, reforzando el círculo.
¿Por qué algunas personas desarrollan depresión y otras no?
No existe una única causa. Intervienen factores biológicos, psicológicos y sociales:
- la intensidad y duración de las molestias
- la historia personal de estrés
- el apoyo social disponible
- la forma de interpretar y afrontar el malestar
- la vulnerabilidad genética
- las experiencias previas con la salud
- el impacto en la vida laboral, familiar y social
No es cuestión de fortaleza ni de actitud. Es la suma de muchos elementos que interactúan entre sí.
El impacto invisible
Quien vive con dolor crónico suele enfrentarse a una doble carga: el malestar físico y la incomprensión social. Desde fuera, muchas veces no se ve. Y lo que no se ve, se minimiza.
Esto puede generar:
- aislamiento
- sensación de no ser comprendido
- culpa por no “rendir” como antes
- miedo a ser una carga
- pérdida de identidad
- dudas sobre el futuro
La depresión puede aparecer como una respuesta humana ante una situación que supera los recursos disponibles.
Un abordaje que mira a la persona, no solo al síntoma
El malestar persistente es multidimensional, y su tratamiento también debe serlo. Los enfoques más eficaces combinan:
- intervención médica
- psicoterapia
- educación en dolor
- rehabilitación física
- apoyo social
La Terapia CognitivoConductual ha demostrado ser especialmente útil para ayudar a las personas a comprender el dolor, reducir el malestar emocional y recuperar una sensación de control. Cuando se trabaja desde una mirada integral, la persona no solo reduce el dolor, sino que recupera autonomía, sentido de control y calidad de vida.
Conclusión: lo que no se ve también importa
Vivir con dolor crónico es un acto de resistencia diaria. No es debilidad, no es exageración, no es falta de voluntad. Es una realidad compleja que merece ser escuchada y acompañada.
Quien convive con dolor crónico no necesita que le digan “pon de tu parte”, sino que le reconozcan el esfuerzo invisible que hace cada día. Necesita comprensión, apoyo y un entorno que no minimice su experiencia. El dolor crónico no define a la persona. No borra su historia, su valor ni su capacidad de seguir adelante. Aunque el camino sea difícil, hay formas de aliviar, de adaptarse, de recuperar espacios de bienestar.
Si convives con dolor crónico y notas que su impacto emocional empieza a interferir en tu bienestar, recuerda que no tienes por qué afrontarlo solo/a. En Centro de Psicología Psilex podemos ayudarte a comprender mejor lo que te ocurre, explorar nuevas formas de afrontamiento y construir una relación más amable contigo mismo/a y con tu cuerpo. Si sientes que ha llegado el momento de buscar apoyo, puedes contactarnos cuando lo necesites.

